BỆNH PHỔI TẮC NGHẼN MẠN TÍNH VÀ NGUY CƠ UNG THƯ PHỔI (CẬP NHẬT GOLD 2021)
Tổng quan về bệnh phổi tắc nghẽn mạn tính và ung thư phổi: Bệnh phổi tắc nghẽn mạn tính (Chronic Obstructive Pulmonary Disease – COPD) ...
- Tổng quan về bệnh phổi tắc nghẽn mạn tính và ung thư phổi:
Bệnh phổi tắc nghẽn mạn tính (Chronic Obstructive Pulmonary Disease – COPD) là một bệnh phổ biến, có thể phòng ngừa và điều trị được, đặc trưng bởi các triệu chứng hô hấp dai dẳng và giới hạn luồng khí do đường thở và/hoặc phế nang thường xuyên tiếp xúc với các hạt bụi hoặc khí độc hại1.
COPD là một trong các nguyên nhân bệnh tật và tử vong hàng đầu trên thế giới, gây ra nhưng gánh nặng kinh tế và xã hội. Tỉ lệ mắc và tử vong do COPD khác nhau ở mỗi quốc gia, cũng như các vùng trong mỗi quốc gia. cùng với sự gia hóa dân số. Trên thế giới, tỉ lệ mắc COPD khoảng 11,7% trên dân số ≥ 40 tuổi (384 triệu bệnh nhân), gây ra 3 triệu ca tử vong mỗi năm1. Ước tính Đến năm 2060, tử vong do COPD lên tới khoảng 5,4 triệu ca1.
Triệu chứng hô hấp thường gặp của COPD là khó thở, ho và/hoặc khạc đờm. Yếu tố nguy cơ chính của COPD là hút thuốc lá, kế đến khói bụi, ô nhiễm môi trường hay phơi nhiễm nghề nghiệp. Bên cạnh đó, các yếu tố cơ địa như bất thường về gen, bất thường về phát triển phổi và tuổi cũng đóng vai trò quan trọng. Trong quá trình diễn biến của bệnh có những đợt các triệu chứng hô hấp xấu đi gọi là đợt cấp COPD. Đơt cấp càng nhiều, mức độ bệnh càng nặng thì tốc độ tiến triển bệnh càng nhanh.
Hầu hết các bệnh nhân COPD thường có bệnh đồng mắc đi kèm, làm tình trạng bệnh COPD ngày càng xấu đi và tăng nguy cơ tử vong. Ung thư phổi là một trong các bệnh lý đồng mắc của COPD. Ung thư phổi là một trong những nguyên nhân gây tử vong hàng đầu, ước tính khoảng 1,6 triệu ca tử vong mỗi năm trên thế giới1. Nguy cơ mắc ung thư phổi ở người hút thuốc lá là 17,2% đối với nam và 11,6% đối với nữ, và con số này ở người không hút thuốc lá lần lượt là 1,3% và 1,4%. Ước tính đến năm 2030, tử vong do ung thư phổi mỗi năm sẽ tăng lên 10 triệu ca2. Phần lớn các trường hợp ung thư phổi thường được phát hiện ở giai đoạn muộn, do đó thời gian sống thêm thường ngắn, tỷ lệ sống sót sau 5 năm chỉ là 16%2.
Ung thư phổi là do đột biến gen sinh ung thư dẫn đến sự tăng sinh của các tế bào đột biến và hình thành khối u. Ung thư phổi được phân thành hai loại chính là ung thư phổi không tế bào nhỏ (NSCLC) chiếm 85% và ung thư phổi tế bào nhỏ (SCLC) với 15%2. Trong NSCLC thì ung thư biểu mô tuyến khoảng 40%, ung thư biểu mô bào vảy là 30% và ung thư biểu mô tế bào lớn khoảng 5–10%.
- Mối liên quan giữa COPD và ung thư phổi
COPD và ung thư phổi là những nguyên nhân hàng đầu gây tử vong do bệnh phổi trên toàn thế giới. Tiếp xúc với khói thuốc lá là nguyên nhân chung gây ra hai bệnh, chiếm gần 90%2 các trường hợp. COPD và ung thư phổi có chung nhiều con đường kích hoạt, viêm và ung thư có mối liên hệ chặt chẽ với nhau. Hầu như tất cả các mô ung thư đều có biểu hiện viêm và một số bệnh lý viêm có thể dẫn đến ung thư. Có thể tình trạng viêm mạn tính trong COPD là động lực mạnh mẽ của sự phát triển ung thư phổi qua hiệu quả của các thuốc chống viêm non-steroid trong điều trị chống ung thư.
Bệnh nhân COPD có nguy cơ mắc ung thư phổi cao hơn. Điều này có thể giải thích qua các cơ chế bệnh sinh chung như viêm mạn tính, biến đổi ngoại gen, quá trình sửa chữa DNA và mất cân bằng oxy hóa. Mất cân bằng oxy hóa từ các yếu tố ngoại sinh và nội sinh, xuất hiện tự kháng thể, hoạt động của protease và giải phóng các cytokine gây viêm là nguyên nhân gây phá hủy đường thở, quá phát phổi và giãn phế nang, làm tổn thương phổi ở những người bị COPD (Hình 1). Cuối cùng, tổn thương phổi lặp đi lặp lại này gây ra hạn chế luồng không khí, góp phần làm suy giảm khả năng thanh thải các phân tử độc hại hít vào và tăng tiếp xúc ở biểu mô. Tình trạng viêm mạn tính, thâm nhập tế bào miễn dịch và mất cân bằng oxy hóa vẫn tồn tại rất lâu sau khi ngừng hít các chất độc hại.
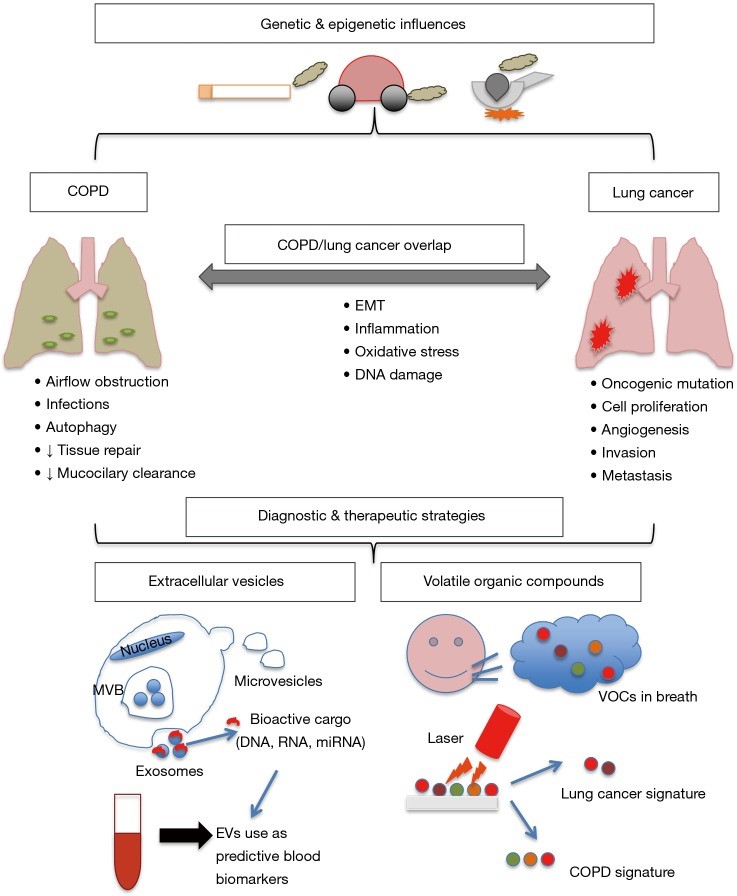
Hình 1: Ảnh hưởng của gen và ngoại gen đến phát triển đồng mắc COPD và ung thư phổi2
Ở những người hút thuốc, COPD là yếu tố nguy cơ chính phát triển ung thư phổi và xuất hiện trước ung thư phổi trong 70–80% các trường hợp2. Một nghiên cứu thuần tập của Mannino và cộng sự cho thấy mối quan hệ giữa giữa mức độ nặng của COPD và nguy cơ ung thư phổi. Giãn phế nang được chứng minh là yếu tố nguy cơ phát triển ung thư phổi, đặc biệt là ung thư biểu mô tế bào vảy và SCLC. Nhìn chung, ở bệnh nhân COPD, nguy cơ phát triển ung thư phổi tăng lên khoảng 4-6 lần2, không phụ thuộc vào tiền sử hút thuốc, tuổi và giới tính. Có bằng chứng mâu thuẫn giữa mức độ nặng của COPD và tỷ lệ mắc ung thư phổi. De Torres và các đồng nghiệp thấy tỉ lệ mắc ung thư phổi giảm theo mức độ nặng của COPD, theo GOLD1 thì COPD giai đoạn IV có tỉ lệ mắc ung thư phổi giảm một nửa so với giai đoạn I. Điều này có thể giải thích do hệ thống miễn dịch ở những người hút thuốc và COPD nhẹ có thể bị ức chế và hoạt động kém hơn trong việc chống lại sự hình thành khối u so với một hệ thống miễn dịch hoạt động ở giai đoạn COPD nặng. Tuy nhiên, một nghiên cứu dọc trên 5.402 bệnh nhân trong Khảo sát khám sức khỏe và dinh dưỡng quốc gia của Mỹ lại thấy tỉ lệ mắc ung thư phổi tăng lên khi COPD nặng hơn6.
Ngoài nguyên nhân hút thuốc lá, sự chồng lấp COPD và ung thư phổi còn do tính nhạy cảm di truyền. Các nghiên cứu tương quan trên toàn bộ hệ gen đã cho thấy có một số vị trí gen chồng lấp giữa COPD và ung thư phổi ở những người hút thuốc. Quá trình chuyển đổi trung biểu mô cũng như phản ứng viêm là đặc điểm bệnh lý của COPD và ung thư phổi. Ví dụ như kiểu gen rs7326277TT trong VEGFR. Bên cạnh đó, sự gia tăng nguy cơ mắc COPD và ung thư phổi cũng được chứng minh trong tính đa hình của gen kháng viêm IL10.
Các tế bào viêm tạo ra môi trường bệnh lý bao quanh khối ung thư phổi trong vùng phổi giãn phế nang. Trong COPD, môi trường gây độc tế bào dẫn đến hình thành khối u do mất cân bằng oxi hóa gây độc gen thông qua các đại thực bào và bạch cầu trung tính dẫn đến sửa chữa DNA tạo ra đột biến gen. Môi trường vi mô giải phóng chemokine và cytokine (như TNFα, IL-1β, IL-6 và NF-κB) làm thay đổi thành phần tế bào miễn dịch và tác động trực tiếp lên tế bào khối u. Ngoài ra, viêm có liên quan đến nhiều đặc điểm của sự tiến triển của khối u phổi, bao gồm tăng sinh tế bào, di căn và đáp ứng với các phương pháp điều trị hóa trị.
Không phụ thuộc vào tác động gây đột biến của khói thuốc, tình trạng viêm mạn tính được quan sát thấy trong COPD là nguyên nhân tiềm ẩn của sự phát triển ung thư phổi. Một số tế bào cấu trúc và tế bào viêm liên quan đến cơ chế bệnh sinh của COPD và ung thư phổi, đặc biệt là bạch cầu trung tính, đại thực bào và tế bào lympho CD4 + và CD8 +.
Tổn thương DNA do mất cân bằng phản ứng oxy hóa gây ra, đứt gãy sợi đơn và biến đổi tại các vị trí trong nhiễm sắc thể gia tăng trong COPD và ung thư phổi. Tiếp xúc với sinh khối cũng có liên quan đến COPD gây ra sự gia tăng mất cân bằng oxy hóa và tổn thương DNA, nhưng không mạnh bằng ảnh hưởng của khói thuốc lá. Các nghiên cứu đã chỉ ra sự gia tăng tổn thương DNA không chỉ do khói thuốc đơn thuần, bệnh lý COPD cũng làm gia tăng đứt gãy sợi đôi DNA so với người không mắc COPD ở cả người hút thuốc và không bao giờ hút thuốc. Điều này có thể do COPD có mức độ bất ổn định của tế bào vi mô và tần suất đột biến gen cao hơn, cũng như mất tính dị hợp tử.
- Khuyến cáo
Phương pháp tốt nhất để phòng ngừa ung thư phổi cũng như COPD đó là không hút thuốc, với người đang hút thuốc thì nên bỏ thuốc1.
Một số nghiên cứu cho thấy chụp vi tính cắt lớp (CLVT) ngực liều thấp giúp cải thiện sống còn ở các đối tượng cao tuổi (55-74) đang hút thuốc hoặc đã bỏ thuốc trong vòng 15 năm (≥30 bao-năm). Tổ chức đặc nhiệm phòng ngừa bệnh tật Hoa Kỳ (USPSTF) ủng hộ sàng lọc ung thư phổi hàng năm cho các đối tượng trên bằng chụp CLVT liều thấp. Một số các tổ chức y tế khác cũng ủng hộ khuyến cáo này. Tuy nhiên, các nghiên cứu khác đề xuất nên đưa thêm các yếu tố về tuổi, tiền sử hút thuốc, BMI, có tắc nghẽn đường thở hoặc giãn phế nang và tiền sử gia đình ung thư phổi vào tiêu chuẩn sàng lọc để tăng hiệu quả sàng lọc ung thư phổi sớm bằng chụp CLVT ngực liều thấp1.
Sàng lọc ung thư phổi ở những nơi có là rất tốt, nhưng cần phải tiến hành hợp lý, tránh tình trạng lạm dụng chẩn đoán, gia tăng tỉ lệ biến chứng và tử vong do các quá trình chẩn đoán các tổn thương lành tính không cần thiết, cũng như sự lo lắng và theo dõi không đầy đủ. Mặt khác, một nghiên cứu của Đan Mạch chỉ ra rằng chương trình sàng lọc ung thư phổi làm giảm tình trạng hút thuốc, các nghiên cứu khác đi đến kết luận ngừng hút thuốc khi sàng lọc ung thư phổi bằng chụp CLVT liều thấp giúp cải thiện chức năng thông khí cũng như giảm các nốt nhỏ trong phổi, do vậy làm giảm tỉ lệ ung thư phổi và COPD. Vì vậy các can thiệp giúp cai nghiện thuốc và sàng lọc ung thư phổi bằng chụp CLVT nên được đẩy mạnh1.
Các nguy chính dẫn đến ung thư phổi1
- Tuổi >55
- Tiền sử hút thuốc >35 bao-năm
- Có giãn phế nang trên phim CLVT ngực
- Có biểu hiện của tắc nghẽn đường thở FEV1/FVC <70%
- BMI<25kg/m2
- Có tiền sử gia đình ung thư phổi
Các nghiên cứu dịch tễ và nghiên cứu quan sát cho thấy có mối liên quan giữa ung thư phổi và bệnh phổi tắc nghẽn mạn tính. Mối liên quan của hai bệnh lý là do cùng có yếu tố nguy cơ hút thuốc lá. Tính nhạy cảm di truyền, những biến đổi ngoại gen trong quá trình methyl hóa DNA, quá trình viêm mạn tính khu trú và các cơ chế tái cấu trúc phổi trong COPD cũng dẫn đến ung thư phổi. Mức độ tắc nghẽn đường thở có liên quan đến nguy cơ ung thư hay không còn chưa rõ ràng. Mối liên quan giữa ung thư phổi và mức độ giãn phế nang mạnh hơn mối liên quan giữa ung thư và mức độ tắc nghẽn đường thở. Nguy cơ ung thư phổi rất cao ở bệnh nhân COPD có cả giãn phế nang và tắc nghẽn đường thở. Các bệnh nhân COPD nên được sàng lọc ung thư phổi tùy theo điều kiện ở mỗi địa phương. Sàng lọc ung thư phổi bằng chụp cắt lớp vi tính liều thấp mỗi năm ở bệnh nhân COPD là biện áp tối ưu nhất hiện nay.
TS.BS. Đoàn Thị Phương Lan
Trung tâm Hô hấp – Bệnh viện Bạch Mai
TÀI LIỆU THAM KHẢO
- Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease – 2021 Report.
- Brielle A. Parris,1 Hannah E. O’Farrell et al. Chronic obstructive pulmonary disease (COPD) and lung cancer: common pathways for pathogenesis, J Thorac Dis. 2019 Oct; 11(Suppl 17): S2155–S2172.
- COPD predicted to be third leading cause of death in 2030. 2008.
- Hanahan D, Weinberg RA. The hallmarks of cancer.Cell 2000; 100:57-70. 10.1016/S0092-8674(00)81683-9
- Sasaki H, Sekizawa K, Yanai M, et al. Effects of air pollution and smoking on chronic obstructive pulmonary disease and bronchial asthma.Tohoku J Exp Med 1998; 186:151-67. 10.1620/tjem.186.151
- Mannino DM, Aguayo SM, Petty TL, et al. Low lung function and incident lung cancer in the United States: data From the First National Health and Nutrition Examination Survey follow-up.Arch Intern Med 2003; 163:1475-80. 10.1001/archinte.163.12.1475.
- Darby S, Hill D, Auvinen A, et al. Radon in homes and risk of lung cancer: collaborative analysis of individual data from 13 European case-control studies.BMJ 2005; 330:223. 10.1136/bmj.38308.477650.63
- Wang X, Li W, Huang K, et al. Genetic variants in ADAM33 are associated with airway inflammation and lung function in COPD.BMC Pulm Med 2014; 14:173. 10.1186/1471-2466-14-173
- Schetter AJ, Heegaard NH, Harris CC. Inflammation and cancer: interweaving microRNA, free radical, cytokine and p53 pathways.Carcinogenesis 2010; 31:37-49. 10.1093/carcin/bgp272
- Jungnickel C, Schmidt LH, Bittigkoffer L, et al. IL-17C mediates the recruitment of tumor-associated neutrophils and lung tumor growth.Oncogene 2017; 36:4182-90. 10.1038/onc.2017
- Paone G, Conti V, Vestri A, et al. Analysis of sputum markers in the evaluation of lung inflammation and functional impairment in symptomatic smokers and COPD patients.Dis Markers 2011; 31:91-100. 10.1155/2011/139493
- De Torres JP, Marin JM, Casanova C, et al. Lung cancer in patients with chronic obstructive pulmonary disease– incidence and predicting factors.Am J Respir Crit Care Med 2011; 184:913-9. 10.1164/rccm.201103-0430OC.
Tin khác đã đăng
- BỆNH PHỔI TẮC NGHẼN MẠN TÍNH VÀ COVID-19 (DÀNH CHO NHÂN VIÊN Y TẾ) 06/02/2023
- Tuân thủ điều trị bệnh phổi tắc nghẽn mạn tính 04/03/2022
- Quy trình chuyên môn khám, chữa bệnh đợt cấp bệnh phổi tắc nghẽn mạn tính 16/08/2018
- Bản cập nhật năm 2018 – Hướng dẫn chẩn đoán và điều trị bệnh phổi tắc nghẽn mạn tính. 20/07/2018
- Bạn có thể làm gì với bệnh phổi tắc nghẽn mạn tính 19/07/2017

